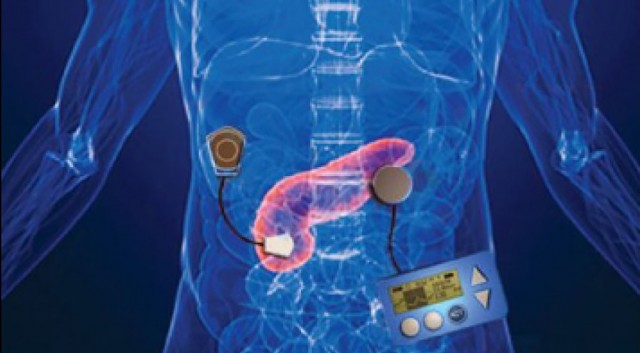
اگر تا به حال دربارۀ لوزالمعدۀ مصنوعی چیزی نشنیدهاید به نظر میرسد به زودی خواهید شنید. افزایش مبتلایان به دیابت و تقاضا برای درمان با انسولین به مشکلی دردناک در حوزۀ پزشکی تبدیل شده و نیاز به یافتن راهحلهایی نوآورانه برای آن احساس میشود. در آوریل گذشته، یک سامانۀ لوزالمعدۀ خودانجام (DIY) معرفی شد. این لوزالمعدۀ مصنوعی که به شکل یک سامانۀ حلقه بسته کار میکند، از یک پمپ انسولین Medtronic، یک دستگاه اندازهگیری پیوستۀ انسولین Dexcom CGM، یک رایانۀ کوچک Raspberry Pi و یک دستگاه ارتباطی بیسیم پمپ انسولین با نرمافزار شخصی Carelink با نام CareLink USB ساخته شده است. اکنون گفته میشود یک لوزالمعدۀ مصنوعی کامل، مشابه با این نمونۀ خودانجام به دست پزشکان بیمارستان عمومی ماساچوست و دانشگاه بوستون با امید دریافت تأییدیۀ سازمان غذا و دارو توسعه داده شده است و اگر موفق شود، احتمالاً نخستین اندام مصنوعی خواهد بود که به طور گسترده به کار گرفته خواهد شد.
اجازه دهید تا برخی از تلاشهای پیشین را بررسی کنیم تا دیدی مختصر از مسیر حرکت اندامهای مصنوعی و پیامدهای اجتماعی مورد انتظار آن به دست آوریم. بدون شک جام مقدس اندامهای مصنوعی، قلب انسان است. بیماری عروق کرونر یکی از علل اصلی مرگ در سراسر جهان است و یک قلب مصنوعی کاملاً کاربردی میتواند اساساً امید به زندگی و چشمانداز جمعیتی را تغییر دهد.
نخستین قلبهای مصنوعی بیش از ۷۰ سال پیش طراحی شدند و به مشکلاتی دچار شدند که به ترومبوآمبولی و خونریزی منجر میشد و استفاده از آنها نسبت به پیوند قلب اهدا شده قمار محسوب میشد.
اما پیشرفتهای اخیر فناوری به ویژه پیدایش مواد زیستی مصنوعی که سامانۀ ایمنی بدن را فریب میدهد تا باور کند اندام مصنوعی، بخشی ارگانیک از بدن است، میتوانند دورهای تازه از اندامهای مصنوعی را پیش روی ما قرار دهند.
امروزه بهبودهای گستردهای نسبت به نمونههای نخستین دستگاهها ایجاد شده است اما هنوز نرخ موفقیت این دستگاهها پایین است. از سه بیماری که قلب مصنوعی Carmat heart، ساختۀ Alain Carpentier را دریافت کردهاند، دو بیمار چند ماه پس از دریافت آن فوت کردند. میزان موفقیت یک به سه هنوز هم نسبت به پیوند قلب طبیعی بسیار پایین است بنابراین به احتمال زیاد سالها زمان لازم است تا قلبهای مصنوعی برای بکارگیری گسترده آماده شوند.
در واقع این پرسش وجود دارد که آیا اندامهای مصنوعی هرگز خواهند توانست به جریانی اصلی بدل شوند؟ طب ترمیمی زمینۀ دیگری از پزشکی است که در راستای هدفی مشترک با اندام مصنوعی رقابت میکند. طب ترمیمی به جای تلاش برای ساخت اندام مکانیکی بدن، در حال بررسی پتانسیل بازسازی اندام بدن از بافت زنده (برای نمونه سلولهای بنیادی خود فرد) است.
در حال حاضر پژوهشهای تازه در طب ترمیمی منجر به رشد دادن یک کلیۀ کاملاً کاربردی انسان در ابعاد مینیاتوری از سلولهای بنیادی پوست شده است. این امکان وجود دارد که چنین تلاشهایی بتواند در چند سال آینده کمبود اهداء کنندههای کلیۀ انسانی را با کلیههایی مناسب برطرف کند.
با این حال اندامهای مصنوعی یک مزیت قابل توجه نسبت به همتاهای زیستی خود دارند: آنها میتوانند به گونهای طراحی شوند تا در شرایط سختتر مقاوم باشند. همانطور که ناسا و دیگر برنامههای فضایی، سفرهای فضایی راه دور را هدف خود قرار دادهاند، جایگزینی اندام زیستی با جایگزینهای مکانیکی میتواند روزی انسان را قادر به کشف محیطهایی کند که برای بافت زنده نامساعد هستند. البته در آن مرحله، این پرسش که آیا این کاوشگرها در معنای عام انسان تلقی شوند یا خیر موضوعی قابل بحث خواهد بود.
با این حال، یک چیز قطعی است. با پیشروی ما در قرن بیست و یکم، اندامهای مصنوعی، ژن درمانی و طب ترمیمی به بلوغ خواهند رسید و مفاهیم سنتی ما از معنی انسان بودن، اساساً به چالش کشیده خواهد شد.
:: پی نوشت: ترومبوآمبولی به معنای تشکیل لخته در درون رگ خونی و سپس حرکت آن از طریق رگ به محل دیگر و مسدود کردن رگ در محل جدید است.
منبع: extremetech.com